文/半島記者李紅梅圖/半島記者 劉延珉
一位因車禍離世的小伙子捐獻的器官,挽救了8個終末期疾病患者,其中,肝臟被“一劈為二”,分別移植給一名成人和一名兒童……從上午8點開始,青島大學附屬醫院(簡稱“青大附院”)嶗山院區幾間相鄰的手術室相繼開啟,一場器官捐獻與移植的“生命接力”在爭分奪秒地進行著。青島大學醫療集團副院長、青大附院器官移植中心主任臧運金在幾個手術室之間來回穿梭,指導團隊成功完成又一例世界上技術難度最大、水平最高的劈離式肝移植手術,讓前來觀摩的國際知名肝移植專家漢斯·施利特贊不絕口。
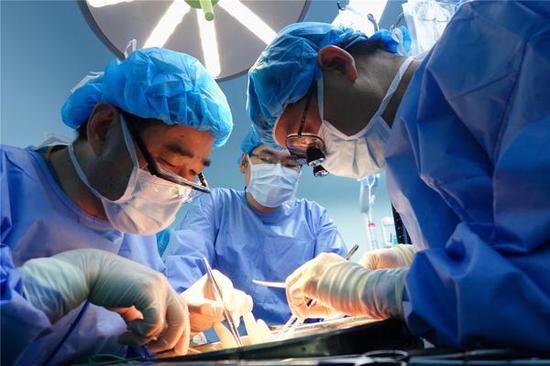 德國肝移植專家(左一)在觀摩臧運金團隊的劈離式肝移植手術。
德國肝移植專家(左一)在觀摩臧運金團隊的劈離式肝移植手術。器官移植被稱為“現代醫學之巔”,是挽救心、肝、肺、腎等器官終末期疾病患者的唯一希望。我國器官移植技術起步雖晚,但發展較快。最新數據顯示,中國人體器官捐獻數與移植數連續兩年位居世界第二。不過,與年均30萬器官移植需求相比,目前每年僅有2萬余人能得到器官移植救治,供需缺口依然巨大。器官供體短缺和專業醫生不足,是制約中國器官移植發展的主要因素,需要從觀念和技術等方面尋求破解之道。
一個供肝劈成兩半 就能多救一個人
近日,一位小伙子因車禍不幸離世,家屬同意進行“大愛捐獻”。他的肝、腎、心、肺及角膜,通過中國人體器官分配與共享計算機系統,分配給8位終末期疾病患者。其中,肝臟經過“區域優先”原則篩選后,匹配給青大附院的肝移植等待者。
臧運金帶領的器官移植團隊經過詳細的術前評估,認為這名捐獻者較為年輕,且既往沒有肝臟基礎疾病,肝臟再生能力強,可以進行在體原位劈離,將肝臟“一劈為二”,經過修整后,分別移植給一名成人和一名兒童終末期肝病患者,同時讓兩個人重獲新生。“左外側葉占整個肝臟的20%~30%,劈給一個兒童,剩下的70%~80%給一個成人,就能多救一個人。”臧運金說,在供肝短缺的情況下,只能通過技術創新提高利用率。
確定手術方案后,青大附院器官移植團隊的醫護人員就開始了爭分奪秒的“生命接力”:一組手術人員對供肝進行在體原位劈離、灌注、修整和重建,另一組手術人員在隔壁手術室里對兩位等待肝移植的患者進行麻醉等術前準備。
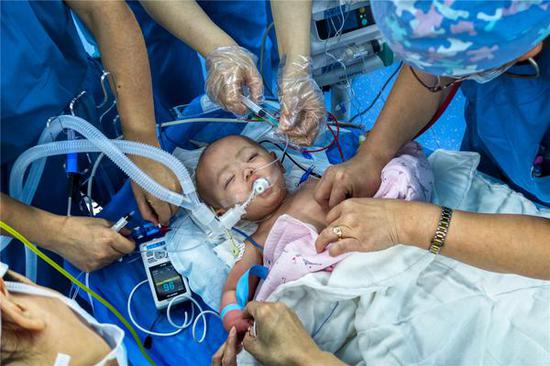 青大附院醫護人員給10個月大的小莉莉做麻醉等肝移植術前準備。
青大附院醫護人員給10個月大的小莉莉做麻醉等肝移植術前準備。罹患肝母細胞瘤的10個月大女嬰小莉莉躺在手術臺上,病肝除了幾根血管相連,已經基本處于懸空游離狀態,等待著新的肝臟植入替換。小莉莉體重只有6公斤,但劈下來的供肝有300多克,供肝與受體的公斤體重比超過4%的標準。為了避免供肝過大可能壓迫到其他臟器,甚至影響腹腔縫合,手術醫生又將供肝去掉49.5克,剩下250克左右成功植入小莉莉體內。由于孩子腹腔狹小,血管細如發絲而且壁薄,主刀醫生的手需要格外穩定、靈巧,不能有絲毫大意,“有時候喘氣都會影響血管縫合。”臧運金說。
幾臺高難度的手術同時進行,一直持續到晚上才結束,臧運金及其團隊的醫護人員全程待在手術室,在手術臺前一站就是10個多小時,中午都沒下臺吃飯。前來觀摩的國際知名肝移植外科專家漢斯·施利特,對臧運金團隊的在體原位劈離式肝移植手術給予高度贊揚,“沒想到,中國器官移植醫師具有如此高超的肝移植外科技術和綜合管理水平!”
傳統意義上的肝臟移植,除了需要“移”去病肝,還要“植”入新肝,而肝臟包含多條血管及膽道,都需要進行重建。在體原位劈離式肝移植則更為復雜,被認為是目前世界上難度系數最大的腹部外科手術之一,也是緩解肝移植供體短缺的有效途徑。2015年,臧運金團隊成功開展了山東省首例DCD在體原位劈離式肝移植,目前完成的此類手術數量位居全國第一。
“我們做的捐獻器官最多的案例,是一個23歲小伙子救了9個人,這個大學生出了車禍后腦死亡,其他器官都是好的:心臟、雙肺、肝臟劈成兩個、兩個腎臟、兩個角膜,做到了捐獻器官利用率的極限。我們希望繼續創新技術提高水平,實現捐獻器官利用率的最大化。”臧運金透露,他今年的一大任務,就是牽頭撰寫我國劈離式肝移植的臨床診療規范和專家共識。
 青大附院副院長、器官移植中心主任臧運金接受半島記者專訪。
青大附院副院長、器官移植中心主任臧運金接受半島記者專訪。器官移植是技術活 更是良心活
器官移植對醫生的技術要求很高,培養一名合格的器官移植手術醫生額外需要3到5年時間。
“作為一名器官移植醫生,要能吃苦。一來器官保存時間短,大多數時候醫生都是‘臨危受命’,常常深夜還在工作。二來手術時間長,比如肝臟移植手術,大多都要8個小時左右,很多時候幾臺手術連排,無影燈下、手術臺前,一站就是十幾個小時。”身為國內器官移植界的“頂尖高手”,臧運金從事肝移植臨床和科研工作已有20年,2014年從原武警總醫院來到青大附院,曾經連續50多個小時沒出手術室。
“器官移植是一項綜合技術,涉及內科、外科、麻醉、介入、超聲、免疫、低溫生理學等多個學科,需要多學科高水平團隊協同作戰,也可以帶動相關學科發展。”臧運金告訴記者,手術只是一部分,手術后的治療和護理比手術過程更復雜。“我們做第一例活體肝移植手術時,術后B超監測一連換了3臺機器,都沒有發現受體肝臟的血流,由此推斷新植入的肝臟無法存活。但后來開刀打開腹腔一看,新肝有血流,而且很好。因為活體肝移植不是整肝,而是只有半個肝,有其復雜性和特殊性。”說起這些,臧運金不無遺憾。為此,青大附院器官移植中心搬至嶗山院區之后,在病房樓層一角設了專門的B超室,方便移植患者做檢查。
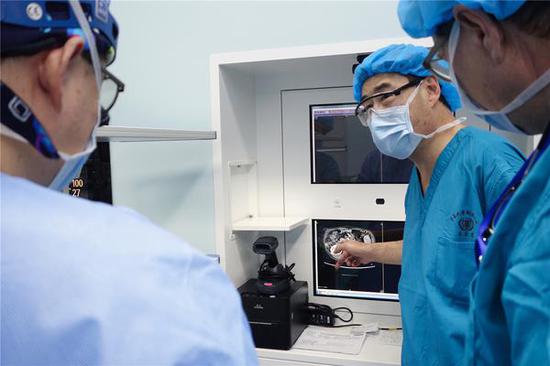 在肝移植手術開始前,臧運金(左二)和團隊成員進行認真評估。
在肝移植手術開始前,臧運金(左二)和團隊成員進行認真評估。保證器官的質量,才能治病救人,讓受者獲得更好的恢復條件。“我們一般要看到供肝,進行多方面的術前評估,才去接等待移植的病人,進行麻醉等術前準備。”臧運金說,100個捐獻者中大約有70%的肝能用,有肝炎、血管瘤等疾病的肝一般都不用,肝臟脂肪化程度通常要控制在15%以下。“暴走媽媽捐肝救子”就是通過控制飲食、運動來降低脂肪肝比重,為親體肝移植做準備。
器官移植不是誰想做就給誰做,也不是誰出錢多就給誰做,而要看具體的病情。“有位患者要求換肝,但我們經過認真評估后認為,他的肝功能還挺好,雖然門脈堵住了,但調整改善腹腔內臟和向肝血流,就能解決問題,暫時不用換肝。讓病人的救治更精準和科學合理,保障病人利益最大化,是醫生的使命,但病人及家屬未必能理解。”臧運金苦笑道,換肝對醫生來說就是工作,但對患者而言,換肝之后結果有好有壞,甚至會有生命危險。如果不換肝,病也可能會好,為什么要去換呢?“器官移植手術是將兩個生命聯系在一起,是對生命的延續,應當懷有最大的尊重和敬畏。”
移植費用整體偏高 有望全部納入醫保
雖然我國公民逝世后捐獻器官是無償的,但器官獲取、保存、運輸、移植都會產生相關費用,而且器官移植需要的治療費用很高。動輒幾十萬元的器官移植費用是一筆不菲開支,很多患者因為無力負擔,而失去救治機會。給出最合理的治療方案是醫生的職責,但患者被經濟條件卡住,往往讓醫生備感無力。“我從北京來到青島之后,遇到一些患者本來很適合移植手術,而且術后效果預計會很好,卻由于家庭經濟困難無法實施。”臧運金覺得很難過,他想了一些辦法解決這個問題,卻發現知易行難。
“我們救治的病人有很多經濟條件非常好,他們想做有針對性的救助,想通過我們去幫助別人。有人在病房里直接捐給家里貧困的病人幾萬元,這說明真正條件好的人有愛心和能力去幫助別人,但中間缺少環節對接。”臧運金說,這種情況下就特別需要公益基金會參與,給社會大病救助搭建起橋梁。
據了解,山東需要做肝移植的終末期肝病患兒,每年有150~200例。但由于兒童肝移植花費高、醫保報銷比例低,許多貧困家庭患兒只能拖延等待,錯過了手術的最佳時機甚至病逝。為了救助需要進行肝移植手術的貧困患兒,中華少年兒童慈善救助基金會2018年7月設立了佑愛瓏琪肝病救助專項基金,發動社會力量進行募捐,救助那些陷入困境的危重病兒及其家庭,每例可以捐助6萬元~8萬元,已經在青島救助了3例肝移植患兒。
目前,在全國范圍內,器官移植仍未全部納入醫保賠付范圍,不過,一些地方已經先行先試。青島市今年進一步調整二檔繳費成年居民醫療保險待遇,將器官移植抗排異治療超出起付標準以上部分的報銷比例由60%提高至65%。
近幾年,中國人體器官捐獻與移植委員會主任委員、原衛生部副部長黃潔夫在全國“兩會”上不斷呼吁將器官移植納入大病醫保報銷范圍。在不久前召開的2019年中國器官獲取組織大會上,黃潔夫透露,2020年前,我國將從腎移植納入醫保開始,逐步把肝臟移植、心臟移植等納入醫保體系,最終實現器官移植醫保全覆蓋,有效減輕患者負擔,讓更多人有生的希望。
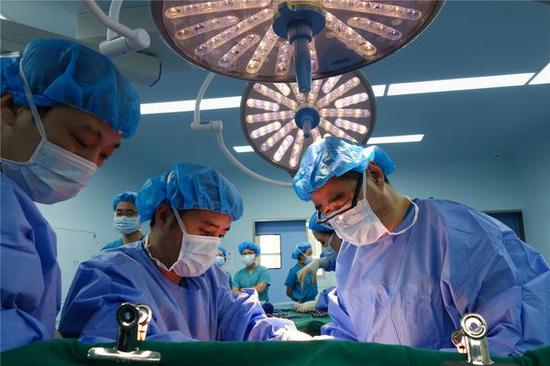 臧運金(右一)與團隊醫護人員在做肝移植手術。
臧運金(右一)與團隊醫護人員在做肝移植手術。探索
目前還有很多“密碼”有待破解
青島是肝病多發區域,前些年,很多肝臟衰竭患者需要到北京、上海、廣州等地去做肝移植手術,除了花費巨大,家屬陪護的精力、時間,包括資源的浪費,成本都很高。
“健康服務關系居民幸福感,如果我們能提供最好的技術和服務,讓患者在青島就能做移植手術,接受國內一流的醫療服務,那么所有的資源就可以留在青島。”臧運金帶領的國內頂尖器官移植專家團隊在青島“落地生根”,成為國內器官移植尤其是肝移植領域的領先者,讓患者在家門口就可以做疑難器官移植手術。
“去年,我們做了130例肝臟移植,在全國單個器官移植中心算是比較多的,患者大部分來自青島本地及省內其他地市,也有將近40%患者是外省過來的,還有港澳臺的。”臧運金說,青大附院現有肝臟移植、腎臟移植、胰腺移植、小腸移植4種器官移植資質,目前正在向國家衛健委申報心臟移植和肺臟移植資質。
據了解,青大附院器官移植中心自2014年成立以來,開展了親體肝移植、劈離式肝移植、無輸血肝移植、肝腎聯合移植、在體原位劈離式肝移植等多項國際高難度移植手術,器官移植手術數量及手術質量連續4年位居山東省第一、全國前列。目前,該中心器官捐獻與移植綜合服務能力已跨入國內前六。
“器官移植的目的是讓終末期病人長期活下去,恢復健康,恢復工作,恢復生活。”臧運金說,降低圍手術期死亡率、膽道并發癥發生率、切口感染率,提高患者術后生存率及生活質量,是器官移植領域必須解決的問題。
“換了器官的人和沒換器官的人相比,是另一個健康體系,有很多問題需要咨詢和指導,必須要有術后隨訪的支持,建立完善的移植后患者隨訪檔案。”為此,臧運金牽頭成立了青島移植隨訪及康復指導中心、青島移植受者聯誼會(青誼之家),由青大附院器官移植康復專家組的醫生為省內外移植受者提供醫療咨詢、門診隨訪、醫患交流等一站式服務,并定期舉行活動,建立移植受者之間互相交流的平臺和渠道。
器官移植還有很多生命科學目前無法破解的密碼,在現有的移植和術后管理水平下,手術雖然很成功,但是病人術后恢復各有不同。這不光是個體差異的關系,還牽扯到和捐獻者的匹配融合、相互適應協調等問題,有待器官移植專家去研究和攻克。
專家
傳統觀念成影響捐獻的最大障礙
器官移植被稱為“現代醫學之巔”,是挽救終末期疾病患者生命的唯一希望。作為世界上的人口大國,中國每年大約有150萬名器官衰竭患者,其中有30萬人適合器官移植。
中國人體器官捐獻與移植委員會主任委員、原衛生部副部長黃潔夫表示,自2015年公民逝世后器官捐獻成為我國器官移植供體的唯一合法來源以來,器官捐獻事業取得長足進步,器官移植技術也達到新高度,患者生存率等質量指標已與國際水平持平。2018年,中國人體器官捐獻與移植數量均位居世界第二:完成公民逝世后器官捐獻6302例,加上2545例親屬間活體捐獻,每百萬人口年捐獻率(PMP)達到6.8;全國182家具備器官移植資質的醫院共完成器官移植手術20201例。
然而,與年均30萬器官移植需求相比,缺口依然巨大。
黃潔夫認為,制約中國器官移植發展的因素有多個方面。一是,器官捐獻數量有限,可供移植的器官不足。供體短缺一直是困擾器官移植的最大難題,而傳統觀念是影響器官捐獻的最大障礙。二是,器官移植收費較高,患者無力負擔。三是,可以做器官移植手術的醫療機構和醫生不足。
黃潔夫透露,2020年前,我國將在目前182家器官移植醫院基礎上,優化器官移植臨床服務資源布局,有序增加移植醫院數量。
當生命不可挽救時,自愿、無償捐獻器官,讓生命以另外一種方式延續,正在成為越來越多人的選擇。
“青島市開放和文明程度比較高,公眾對器官捐獻的認知和接受程度在國內是比較靠前的,而且捐獻的成功率也很高。”臧運金說,2018年青大附院器官移植中心完成公民逝世后器官捐獻168例,捐獻數量連續兩年位居山東第一、全國前三,大器官利用率達到3.12,居全國第一位,接近國際領先水平。公民逝世后器官捐獻“青島模式”,已在國內多個器官移植中心推廣。
當潛在捐獻者生命狀態到了幾乎不可逆的時候,青大附院器官捐獻協調員會和家屬接觸,如果家屬同意捐獻,就建議用專門的急救車轉運到青大附院去加強救治。如果確實救不過來,醫院會組織多學科專家按照國家標準進行嚴格判定,捐獻者經重復判定達到不可逆的腦死亡后,還要繼續治療,將待捐器官的功能維護調整到最佳狀態,并通過中國人體器官分配與共享計算機系統匹配合適的受者,提前做好手術準備,等待捐獻者自主停止心跳后,馬上開展后續的器官獲取與移植手術。整個過程錄音、錄像,完善檔案資料,做到每個環節可追溯。
器官捐獻與分配涉及文化、傳統、倫理、法制等深層次的社會問題。國際倫理學研究認為,器官在捐獻之前屬于捐獻者,在移植以后屬于接受者。
根據國際慣例及中國現行政策,出于保護患者隱私等原因,器官捐獻者和接受者之間,采用雙方互不知曉信息的“雙盲原則”。也就是說,捐獻者及家人并不知道器官移植對象是誰,接受者也不知道器官捐獻者是誰。
(半島+)







